経皮的冠動脈形成術(PCI)
ロータブレーター
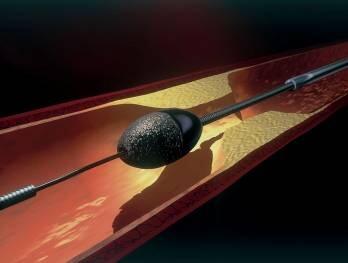
Rotablatorは、冠動脈内の高度石灰化病変を治療するために用いられる**ロータリーアテレクトミー装置(Rotary Atherectomy System)**である。冠動脈に強い石灰化が存在すると、バルーンによる血管拡張やステント留置が困難となり、治療失敗や血管損傷のリスクが増す。
Rotablatorは先端にダイヤモンド粒子をコーティングしたバー(バーリューム)を毎分16万〜20万回で高速回転させることで、石灰化を削り取り、血管の拡張を可能にする。
削りかす(デブリ)は非常に微細(約5μm以下)であり、血流により自然に排出されるとされる。狭窄が著しく硬い病変や、ステントの十分な拡張が得られない場合の前処置として有用である。

ロータブレーターの特徴
•高度石灰化病変を安全に削り、バルーン拡張やステント留置を可能にする
•硬い石灰化に対しても機械的削除が有効である
•削り取る量を精密に調整でき、血管損傷のリスクを抑えられる
•CTO(慢性完全閉塞)病変の治療にも適応される
•複雑病変への対応範囲が広い
日本国内では冠動脈治療にのみ承認されており、末梢動脈には適応されていない。高度な技術を要するため、熟練した術者とスタッフの連携が重要である。
Diamondback 360(ダイヤモンドバック360)
Diamondback 360は、冠動脈内の高度石灰化病変を削り、血管を拡張しやすくする装置であり、**オービタルアテレクトミー(Orbital Atherectomy)**という技術を用いる。
先端の「クラウン」と呼ばれる部分にはダイヤモンド粒子がコーティングされており、高速回転しつつ楕円状の軌道運動(orbital motion)を行うことで、石灰化病変を徐々に削り取る。ロータブレーターが単純に中心軸を回転するのに対し、Diamondback 360は軌道運動により段階的かつ均一に血管を拡張することが可能である。また、回転数を調整することで削り方の強さや範囲を制御できる。
Diamondback 360(ダイヤモンドバック360)の特徴
•軌道運動により血管を均一に拡張可能である
•回転数を調整し、削る範囲や強さを制御できる
•削りかすは非常に微細(5μm以下)で、血流により自然に排出される
•血管への負荷を抑え、損傷リスクを低減できる
•バルーン拡張やステント留置前の前処置として有用である
•操作には熟練した技術と経験を要する
日本国内では冠動脈領域のみ承認されているが、海外では末梢動脈疾患(PAD)の治療にも使用されており、今後国内での適応拡大が期待されている。
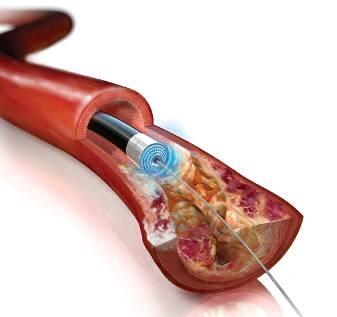
Excimer Laser (エキシマレーザー冠動脈アテレクトミー)
Excimer Laser Coronary Atherectomyは、冠動脈内および末梢動脈内の病変組織を除去するために、波長308 nm の紫外線レーザーを用いる治療法である。このレーザーは「光的アブレーション(フォトアブレーション)」という作用を有し、熱ではなく光エネルギーによって組織の分子結合を瞬時に断ち切り、蒸散させる。周囲組織への熱損傷が極めて少ないことが特長である。
冠動脈領域では、急性冠症候群における血栓性病変、慢性完全閉塞(CTO)病変、ステント内再狭窄など、他のデバルキング機器が対応しにくい軟らかい病変に対して有効である。プラークのみならず血栓の除去も可能であり、血栓負荷が高い病変において重要な治療手段である。
さらに、末梢動脈疾患(PAD)の治療にも応用されており、慢性下肢虚血の血管内治療の一手段となる場合がある。
Excimer Laser (エキシマレーザー冠動脈アテレクトミー)の特徴
•血栓やCTO病変など他のデバルキング機器が苦手とする病変に対応可能である
•熱を発生させず、組織を蒸散させるため周囲組織への損傷が少ない
•ステント内再狭窄病変にも使用されることがある
•高度な技術が必要で、適切なパラメータ設定が治療成績を左右する
日本国内では冠動脈および末梢動脈の治療に使用されているが、適応は病変や状況によって異なる。
ショックウェーブIVL
Shockwave IVLは、冠動脈内の高度石灰化病変を破砕するために開発された**血管内衝撃波治療(Intravascular Lithotripsy:IVL)**の装置である。
カテーテル先端のバルーン内で電気的放電を行い、衝撃波(音響圧波)を発生させ、血管壁を通過して石灰化に到達し石灰化を砕くことで、血管の柔軟性を取り戻す。これによりバルーン拡張やステント留置がより安全かつ確実に行えるようになる。
低圧でのバルーン拡張が可能で、血管損傷のリスクが低減できるため、石灰化が強い病変に対しても有効である。
ショックウェーブIVLの特徴
•石灰化病変を選択的に破砕し、周囲組織へのダメージを抑えられる
•従来の治療で困難だった高度石灰化病変に有効である
•バルーンを低圧で拡張でき、血管損傷リスクを抑えられる
•操作が比較的容易で、他のデバルキング機器との併用も可能である
日本国内では冠動脈治療にのみ承認されているが、海外では末梢動脈疾患(PAD)の治療にも使用されており、今後国内での適応拡大が期待されている。
Drug-Coated Balloon(DCB:薬剤コーティングバルーン)
Drug-Coated Balloon(DCB)は、薬剤を塗布したバルーンを用いて病変部を拡張し、薬剤を血管壁へ浸透させることで再狭窄を抑制する治療法である。金属ステントを留置しないため血管の柔軟性を維持しやすく、体への負担を軽減できる利点がある。
当初はステント内再狭窄が主な適応であったが、近年では新規病変(de novo lesions)への使用も拡大している。分岐部病変、小血管病変、石灰化病変でDES(薬剤溶出ステント)の拡張が不十分な場合に、デバルキング後にDCBを用いる治療戦略も注目されている。
DCB治療では、**Late Lumen Enlargement(LLE:遅発性内腔拡大)**と呼ばれる現象が知られており、治療後に血管内腔がさらに拡大することがあり、長期成績の向上に寄与する可能性がある。
DCB治療では、**Late Lumen Enlargement(LLE:遅発性内腔拡大)**と呼ばれる現象が知られており、治療後に血管内腔がさらに拡大することがあり、長期成績の向上に寄与する可能性がある。
また、金属を残さない治療であるため、ステント留置に比べて抗血小板薬(DAPT)の投与期間短縮が可能となる場合がある。ただし、抗血小板療法の期間や内容は病変の性状や全身状態により慎重に判断する必要がある。
Drug-Coated Balloon(薬剤コーティングバルーン)の特徴
•短時間で薬剤を血管壁に浸透させ、過剰な細胞増殖を抑制する
•金属を残さないため血管の柔軟性を保てる
•将来的な治療の選択肢を広げられる
•LLE(遅発性内腔拡大)が起こり、長期成績に寄与する可能性がある
•多くの臨床研究で有効性が示されている
•抗血小板薬(DAPT)の投与期間を短縮できる可能性がある
当院でもDCBを積極的に使用している
OPTIS ULTEREON(オプティス ウルトレオン)
OPTIS ULTEREONは、Abbott社が開発した次世代のOCT(光干渉断層法)イメージングシステムであり、冠動脈内を精密に評価する高度な画像診断装置です。本システムは、従来のOPTISプラットフォームにAIによる解析機能を加えた「統合次世代イメージングシステム」として位置づけられています。解像度は10~20μmと極めて高く、冠動脈内腔の詳細な形態、プラークの性状、ステントの展開状況、血管壁構造を正確に描出することが可能です。
AIを搭載した画像解析機能により、短時間で高精度な診断が可能であり、特に石灰化の厚みや亀裂の検出、ステント内血栓の確認に優れています。これにより、複雑病変の治療方針の決定や治療結果の評価に大きく貢献しています。
また、OPTIS ULTEREONは冠動脈生理学的評価(Physiology)の測定機能とも連携しており、形態情報と機能情報を統合的に解析できることが特徴です。これにより、狭窄の有無だけでなく、その病変が虚血を引き起こしているかどうかを包括的に評価することが可能となり、より精緻な治療戦略の立案を支援します。
IVUS(血管内超音波)との比較
OCTは解像度が非常に高く(10~20μm)、プラークの性状やステント内の詳細評価に優れています。撮影には血液を排除するための置換液が必要で、通常は造影剤を使用しますが、腎機能が低下している患者さんでは低分子デキストランなどの代替媒体も使用可能です。ただし、造影下で詳細な撮影を行う場合には造影剤が必須となります。また、OCTは撮影後に装置が自動的に画像を引き戻す(pull back)方式で撮影を行い、その後画像を解析するため、結果の確認までに少し時間を要することがあります。
一方、IVUS(血管内超音波)は、カテーテルの先端に超音波のセンサーがついており、血管の断面をリアルタイムで描出できる検査です。造影剤を使わずに撮影でき、長い病変や血管の全周を連続して観察するのに適しており、その場で画像を確認しながら治療方針を決定できます。ただし、石灰化の厚みや微細構造の描出は、OCTに比べると劣ります。OPTIS ULTEREONでは、高解像度OCT画像に加えAI解析を活用することで、従来より解析時間が短縮され、より迅速かつ精密な診断が可能となっています。
冠動脈生理学的評価(Physiology)と微小循環評価
•FFR(Fractional Flow Reserve:冠血流予備比)
狭窄前後の圧較差を測定し、0.80以下で虚血が示唆されます。
•IMR(Index of Microcirculatory Resistance:微小循環抵抗指数)
微小血管の抵抗を数値化し、25以上は微小血管障害の可能性を示唆します。
•CFR(Coronary Flow Reserve:冠血流予備能)
血流の増加能を示し、2.0以上が正常です。低値は微小循環障害や大血管病変を示唆します。
さらに、AI搭載OPTIS ULTRERONにより形態評価と機能評価を統合した高度な診断が可能です。
Watchman FLX(左心耳閉鎖システム)
心房細動では左心耳内に血栓が形成されやすく、それが脳梗塞の原因となることがある。Watchman FLX は左心耳を閉鎖するデバイスであり、大腿静脈からカテーテルを用いて左心耳入口を閉鎖し、血栓形成を予防する。開胸手術は不要である。
適応
•心房細動患者で抗凝固療法が困難またはリスクが高い場合
o過去の消化管出血や脳出血の既往
o高齢または出血リスクが高い場合
o抗凝固薬で繰り返し出血する場合
o抗凝固薬の長期内服が困難な場合
大規模臨床試験(PROTECT AF試験、PREVAIL試験)において、抗凝固薬と同等の脳梗塞予防効果が示されている。
Watchman FLX(左心耳閉鎖システム)の特徴
•心房細動による脳梗塞リスクを低減する
•抗凝固療法の減量または中止が可能となる場合がある
•カテーテル治療で低侵襲である
•デバイスの柔軟性により多様な左心耳形状に対応する
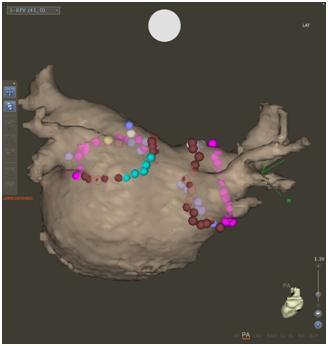
CARTO 3D System(CARTO 3Dシステム)
CARTO 3D System は、不整脈の発生源を特定し、治療精度を高める心内三次元マッピングシステムである。心臓内の電気信号を詳細に記録し、コンピュータ上で立体的に再構築することで、電気の流れや異常な伝導経路を可視化する。
心房細動や心室性不整脈など、複雑な不整脈の治療では異常発生部位を正確に特定することが重要である。CARTOはカテーテル先端の電気信号を基に心臓内部の電気地図を作成し、異常部位を精密に特定することができる。
CARTO 3D System の特徴
•心臓内の電気活動を立体的に描写し異常箇所を可視化する
•不整脈治療の精度向上と治療時間短縮に寄与する
•心房細動、心房粗動、心室頻拍など複雑不整脈の治療に不可欠である
•被ばくを軽減する技術を搭載し、負担を軽減する
パルスフィールドアブレーション(PFA:Pulse Field Ablation)
PFA(Pulse Field Ablation) は、不整脈治療における新しいカテーテルアブレーション技術である。従来の高周波や冷凍エネルギーを用いる方法とは異なり、PFAは高電圧の短いパルス電流を心筋に照射し、細胞膜に微細な孔を開けることで心筋細胞を選択的に破壊する。この現象は「電気穿孔(エレクトロポレーション)」と呼ばれる。
PFA の特徴
•心筋細胞を選択的に壊し、周囲臓器へのダメージを最小限に抑える
•治療時間の短縮が期待される
•主に心房細動治療に使用が開始されており、今後の普及が見込まれる
ケミカルアブレーション
ケミカルアブレーションは、不整脈の原因となる心筋部位にエタノールなどの薬剤を注入し、組織を壊死させる治療法である。通常の高周波や冷凍アブレーションでは到達が困難な深部の心筋や、周囲の重要臓器を傷つけたくない部位に対して行われる。
治療は冠静脈から薬剤を注入する方法や、心臓内に直接カテーテルを挿入して薬剤を注入する方法があり、不整脈の発生源を遮断し再発を予防する。
ケミカルアブレーションの特徴
•高周波や冷凍が困難な部位への治療が可能である
•難治性不整脈への選択肢として重要である
•限られた適応症に対して行われる高度専門的治療である
経皮的中隔心筋焼灼術(PTSMA:Percutaneous Transluminal Septal Myocardial Ablation)
PTSMAは、閉塞性肥大型心筋症(HOCM)に対する低侵襲治療である。HOCMでは心筋が肥厚し、左室流出路が狭窄することで息切れ、胸痛、失神などの症状を引き起こす。重症例では突然死のリスクも高い。
近年、心筋収縮を抑える薬剤が登場しているが、全例で効果が得られるわけではなく、重症例ではカテーテル治療や外科的治療が必要となる。
PTSMAではカテーテルを用いて冠動脈の中隔枝に純アルコールを注入し、心室中隔の一部を壊死させることで、中隔肥厚を軽減し左室流出路狭窄を緩和する。
経皮的中隔心筋焼灼術の特徴
•開胸せずカテーテルのみで中隔縮小が可能である
•高齢者や手術リスクの高い症例に適応される
•心エコーで効果を確認しながら施行可能である
•Morrow手術(外科的中隔切除)の代替手段として確立している
PTSMAは高度な技術を要し、不整脈や房室ブロックなどの合併症リスクがあるため、慎重な適応判断が必要である。
リードレスペースメーカ(Leadless Pacemaker)
リードレスペースメーカは、従来のペースメーカのように心臓と本体をつなぐリード(電線)を用いず、心臓内に直接小型デバイスを留置する新しいペースメーカである。大きさは約2〜4 cmのカプセル型であり、大腿静脈からカテーテルを用いて留置する。
胸部に大きな傷が残らず、リード感染や断線のリスクが低いことが大きな利点である。
リードレスペースメーカの特徴
•リードを使用せず、心臓内に直接留置する構造である
•リード感染や断線リスクを低減できる
•胸部に目立つ手術痕が残らない
•大腿静脈から低侵襲に留置可能である
Micra AV(マイクラ AV)
Micra AV は、Medtronic社製のリードレスペースメーカであり、従来のMicra(心室単腔ペーシング)に加え、心房と心室の連動機能を搭載している。心房の動きを直接検知するリードはないが、内蔵された加速度センサーにより心房の動きを検知・推定し、心室ペーシングを制御する。
Micra AV(マイクラ AV)の特徴
•心房と心室を同期させるVDD様ペーシングに対応する
•リードレスのため感染リスクが低い
•胸部の手術痕が目立たない
•大腿静脈から低侵襲に留置可能である
•完全房室ブロックなど心房同期が必要な症例に適応される
•加速度センサーによる同期検知には限界がある場合がある
サイズ・重量
•長さ:25.9 mm
•直径:6.7 mm
•体積:0.8 cc
•重さ:2.0 g
Aveir VR
Aveir VRは、Abbott社製のリードレスペースメーカであり、現在は心室単腔ペーシング(VVI)に対応している。特徴的なのは、体内からの回収や交換が可能な設計となっており、将来的なバッテリー交換や機種アップグレードを見据えた開発がなされている。
さらに、**Aveir Dual-Chamber System(Apace機能)**として心房との連動を実現するデバイスの開発が進められており、一部で臨床導入が始まっている。
Ablation
- 脈が速くなる頻脈性不整脈を対象におこないます。
- 電気生理学的検査...足のつけ根(鼠径部)や、首または鎖骨の脇の血管から心臓の中に電極カテーテルという細い管を挿入し、心臓の内側から心電図を記録します。電気刺激を入れて、不整脈を誘発したり、停止させたり、その反応を調べながら、不整脈の原因となる部分を見つけます。
- 心房細動や心房頻拍、心室頻拍といった難治性不整脈のアブレーションには、CARTO3システムという最新の3次元ナビゲーションシステムを用いて治療しています。
- アブレーションカテーテルを用いて、心臓の内側から、不整脈の原因となる部分に対して電気焼灼(高周波通電)をおこなうことで、不整脈の発生を抑えます。対象となる不整脈によって、治療する心臓内の部位や通電回数は変わります。手術時間も症例ごとに異なりますが、難しいといわれる心房細動のアブレーション治療を現在当院では、3時間前後で行っています。
- 治療は局所麻酔で実施可能で、翌朝までには通常歩行が可能になります。外科手術と違い、大きな傷は残らず、刺した痕もしばらくするとほとんど分からなくなります。入院期間は4-6日程度です。
- 治療に成功すると、不整脈に対するクスリが不要となり、いつ発作に襲われるかという不安も解消されます。
PTRA
腎臓は、腎血流に応じて血管を収縮させて血圧を上昇させるホルモンを分泌する臓器です。 腎動脈の狭窄は症状がでにくく、薬剤抵抗性の高血圧や腎機能低下、心不全の原因になることがあります。狭窄した腎動脈に対して冠動脈同様にカテーテルで狭窄を解除しステントを留置する治療が行われています。
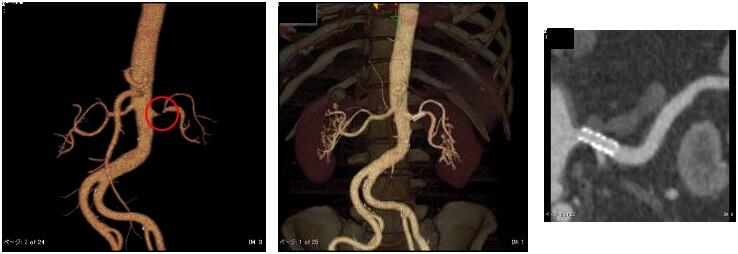
PTAV
平均寿命がのびたこともあり、高齢者の大動脈弁狭窄症が増加しています。大動脈弁狭窄症とは心臓(左心室)と大動脈の間にある弁(心臓の4つの弁のうちの一つ)が、硬化したり癒着したりして可動性が悪くなり心臓が収縮して血液を送り出す時に心臓に負担がかかる病気です。治療は原則的に弁置換の手術が必要になりますが、高齢になって問題になることが多くなり、侵襲の大きな心臓の手術に耐えられないケースが増えてきました。最近、このような手術の不適症例に対して、バルーンカテーテルで大動脈弁を拡げる治療を池上総合病院 坂田芳人先生の御指導ではじめました。手術のように確実な治療効果が得られるわけではありませんが、ご高齢の方や合併症があり手術困難な場合の選択肢の一つと考えています。
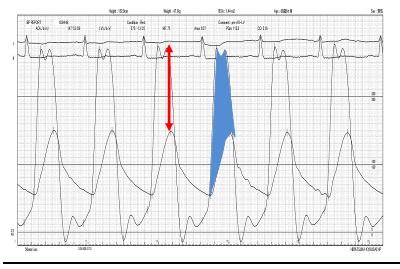
赤矢印は、心臓の左心室の圧と大動脈弁を通過した大動脈の圧の較差を示しています。この差が大きいほど大動脈弁狭窄は重傷です。青は時相を反映して圧格差を面積で表現しています。
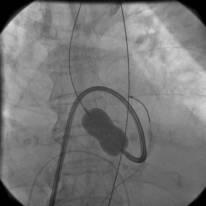
大動脈弁をバルーンカテーテルで拡張しています。
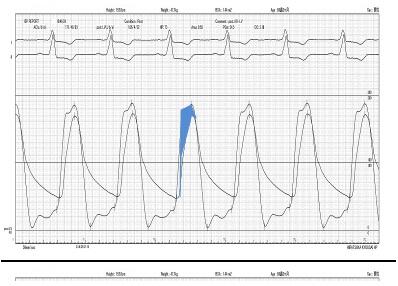
バルーンで大動脈を拡張後は大動脈弁がよく動くようになり、左心室と大動脈の圧格差が少なくなります。
BPA
肺高血圧症の原因のひとつに慢性血栓塞栓性肺高血圧症という病気があります。肺動脈に器質化した血栓が付着し、血流を阻害し血管抵抗を上昇させ低酸素血症をひきおこします。
疾患自体の頻度は日本で1590名(2011年)と頻度が少ないが、自覚症状として息切れや呼吸苦といった症状が慢性的に持続し、狭心症や心不全と似ており、狭心症や心不全が否定された場合、原因不明の症状として診断まで至っていない症例もあると考えられます。中枢側にできた血栓に関しては手術で取り除くことができますが、末梢型の場合は手術では治療が難しいのが現状です。
治療薬の開発で、息切れや呼吸苦といった症状を有意に改善することができるようになりましたが、肺動脈の圧を低下させることはなかなか困難で、肺動脈圧によって生命予後が左右されるため肺動脈圧を低下させる治療が必要です。岡山医療センターの松原広巳先生らが、バルーンカテーテルで肺動脈の内膜と一体化した器質化血栓を圧着させることにより肺動脈圧が有意に下がると報告し、徐々にこの治療(BPA)が拡がりつつあります。当院でも松原先生に御指導いただき治療をはじめております。
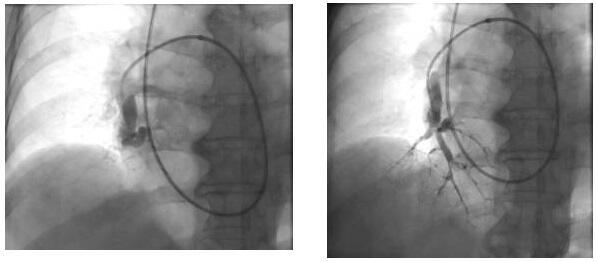
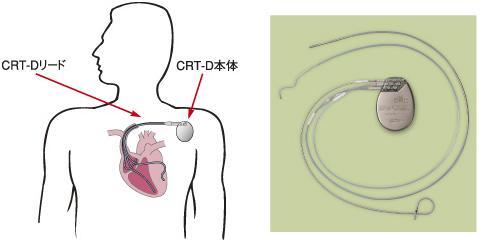
植込みデバイス治療
体内に機械を植え込む治療です。機械本体とそれと接続する電極リードから構成されます。胸の上方の皮膚を5-6cm横切開して、胸の筋肉の表(筋肉と脂肪の間)または裏側(筋肉と筋肉の間)に本体を入れます。電極リード(1-3本)は腕から戻る静脈を介して、先端を心臓の内側に留置します。
① ペースメーカー
脈の発生源の働きが弱い『洞機能不全』や途中の電気伝導路が切断してしまう『房室ブロック』 により、極端に脈が遅くなることがあります。その結果、全身に必要な血液が十分行き渡らなくなり、めまい・ふらつきや意識消失、息切れといった症状がおこり、時には生命にかかわる危険な状態におちいることがあります。『ペースメーカー』は、このような徐脈性不整脈(脈が遅くなる)に対する大変有効な治療です。
② ICD(植込み型除細動器)
『心室頻拍』や『心室細動』は致死的不整脈と呼ばれ、発生するとすぐさま心臓突然死の危機に直面します。救命のためには、一刻も早く不整脈を停止させる必要があります。体内に植え込まれたICDは、不整脈の発生そのものを抑制するものではありませんが、常に心臓のリズムを監視し、致死的不整脈が発生した場合は、直ちにプログラムされた停止処置を自動実行します。致死的不整脈の発生後、最短の時間で不整脈を停止させることができ、心臓突然死を予防します。不整脈停止処置だけでなく、通常のペースメーカー機能も兼ね備えています。過去に致死的不整脈で救命歴のある方や低心機能で致死的不整脈を起こす危険性の高い方に適応となる治療です。
③ CRT(両心室同期ペーシング治療)
ペースメーカーを応用した重症心不全に対する治療法です。通常のペースメーカーに接続する心室電極リードは1本だけですが、このCRT治療では2本のリードを心室側に留置します。心房リードを使用する場合、合計3本の電極リードが体内に留置されることになります。右心室側と左心室の外側を走行する静脈内に留置した電極リードから、全身に血液を送り出すメインポンプである左心室を挟み込む形で刺激することで、ポンプ作用をサポートします。ただし、どんな心不全の状態の方にも有効に作用するとは限らないので、その適応は慎重に検討する必要があります。心機能の悪い方は致死的不整脈を併発することも多いので、CRT治療とICD機能の両方を有するCRT-Dと呼ばれるデバイスを使用することもあります。
基本的に局所麻酔で植込み手術をおこないます。デバイスによって術時間は多少変わりますが、概ね2時間程度になります。電極リードの数が多い、CRT治療は通常のペースメーカーやICDより術時間少し長くなります。


(日本メドトロニック社ホームページよりhttp://www.medtronic.co.jp/)

(日本メドトロニック社ホームページよりhttp://www.medtronic.co.jp/)